¿Cuántas veces has escuchado «si una herida pica es porque está cicatrizando»? Pues bien, esta creencia popular tiene algo de cierto, ya que el prurito es normal en el proceso de cicatrización y suele aparecer en las últimas fases. Sin embargo, como veremos a continuación, se produce tanto en heridas agudas como crónicas, e incluso cicatrices, y se asocia principalmente al proceso inflamatorio (prurito pruritoceptivo) o al daño nervioso (prurito neuropático), no necesariamente a una buena evolución de la herida.
El picor de una herida puede ser muy molesto y no responder a múltiples tratamientos. Esto puede tener un gran impacto en la calidad de vida de las personas, sobre todo cuando es persistente en heridas crónicas o cicatrices.1-5
Todavía hay muchas incógnitas sobre la fisiopatología del prurito en las heridas, pero en este post resumiremos la evidencia disponible que nos ayuda a comprender mejor esta sintomatología tan incómoda.
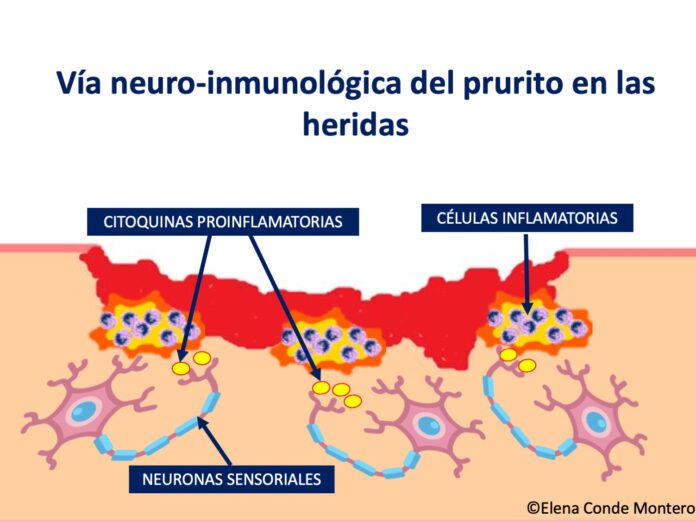
Las citoquinas proinflamatorias liberadas en cualquier herida (aguda o crónica) pueden activar neuronas sensoriales y producir picor. Esto se denomina vía neuro-inmunológica del prurito y parecen estar implicadas múltiples células, incluyendo glóbulos blancos, queratinocitos y células endoteliales.4 Las moléculas pruritógenas, como la interleuquina 31(IL-31)3 activan fibras sensoriales aferentes en la piel y estas neuronas hacen sinapsis con las neuronas de segundo orden de la médula espinal. Tras la comunicación con un complejo de interneuronas espinales, se envía una señal al cerebro donde se reconoce la sensación de picor. A continuación, se envían instrucciones a las motoneuronas responsables del rascado.

Los factores microambientales también contribuyen al picor. Entre ellos, la sequedad de las costras y la dermatitis perilesional, además de la presencia de bacterias en el lecho.
La histamina no parece contribuir de manera clínicamente relevante al prurito asociado a las heridas, por ello, el interés del uso de antihistamínicos prácticamente se limitaría a su efecto sedante.
Un estudio prospectivo que incluye 200 heridas crónicas de diferentes etiologías (traumáticas, por presión, neuropáticas, venosas, arteriales, mixtas y otras) halló que el 28% de los pacientes presentaban prurito relacionado con la herida. Las heridas de las extremidades inferiores tenían más probabilidades de producir picor que las heridas de la parte superior del cuerpo y las úlceras venosas eran significativamente más pruriginosas que otros tipos de heridas crónicas. La edad o la sensibilidad en la zona de la herida no predijeron la aparición de picor; sin embargo, el prurito fue más frecuente en las heridas más grandes, con edema, con más tejido de granulación o tejido necrótico.5
Llama la atención la persistencia del prurito tras una quemadura. El desecadenante preciso de este fenómeno se desconoce, pero parece que el mecanismo neuropático es el principal implicado. De hecho, estos pacientes pueden referir parestesias (punzadas con agujas). El prurito neuropático se debe a una mayor sensibilidad y excitabilidad de las fibras aferentes periféricas dañadas, que forman neuromas. Por tanto, puede responder a agentes neurolépticos como la gabapentina y la pregabalina.4
En las cicatrices patológicas tras heridas con una intensa fase inflamatoria, es decir, cicatrices hipertróficas y queloides, no es raro el prurito crónico. En queloides también se han evidenciado anomalías de las fibras nerviosas aferentes, lo que podría explicar este picor.2
Los estudios de proteómica y metabolómica permitirán perfilar en más detalle los mediadores implicados en el prurito de las heridas y nos ayudará a entender por qué algunas heridas y cicatrices pican y otras no. Estos datos podrán utilizarse para desarrollar terapias dirigidas al picor. Hasta entonces, el tratamiento del picor de las heridas seguirá siendo poco específico.
Referencias:
1. Lerner E. Why Do Wounds Itch? Wounds. 2018 Jan;30(1):1-3.
2. Parnell LKS. Itching for Knowledge About Wound and Scar Pruritus. Wounds. 2018 Jan;30(1):17-36.
5. Paul J. Characteristics of chronic wounds that itch. Adv Skin Wound Care. 2013;26(7):320–332. 53.