La terapia compresiva es el pilar de tratamiento para la úlcera venosa. De hecho, es muy acertado decir que, «ante una úlcera venosa, sin compresión no hay opción de curación».

Sin embargo, hay veces que, a pesar de realizar una adecuada terapia compresiva, la evolución no es positiva, ya que no logramos controlar el edema y/o la úlcera no disminuye de tamaño. En este post analizaremos las situaciones que pueden estar afectando negativamente a la herida y cómo abordarlas.
1- La presión ejercida no es suficiente o no se adapta a las necesidades de la persona y de la herida
Esto ocurre principalmente en los siguientes casos:
-
- La morfología de la pierna está muy alterada por la lipodermatoesclerosis y obesidad, por lo que no se produce un adecuado gradiente de presión entre tobiillo y gemelo. En esta situación debemos almohadillar la pierna para homogeneizar los perímetros. (Ver post: «Venda y vendaje no es lo mismo»)

-
- La localización de la úlcera es retromaleolar y el vendaje o la media hace un efecto «tienda de campaña» en esta localización. Por tanto deberemos utilizar un almohadillado para hacer presión local o tiras de venda específicamente para hacer presión local. Aquí tenéis un artículo publicado recientemente sobre la experiencia con estas tiras en la región retromaleolar.

-
- La frecuencia de cambio de vendaje no es suficiente para adaptarse a la caída de presión secundaria a la reducción del edema. Esto suele suceder cuando utilizamos vendas de corto estiramiento en personas con gran movilidad y edema, por su gran efectividad en el rápido descenso del edema. La solución es aumentar la frecuencia de cambio de vendaje o utilizar sistemas multicomponente, con una venda elástica cohesiva, que favorece el mantenimiento del vendaje en su sitio.

2- No se consigue el control del reflujo venoso
En estos casos, el estudio eco-Doppler permitirá identificar las venas incompetentes que precisan tratamiento, quirúrgico o endovenoso. Los tratamientos endovenosos, como la escleroterapia, son mínimamente invasivos y su objetivo es eliminar el reflujo y, por tanto, la causa de la hipertensión venosa.
El estudio eco-Doppler permitirá identificar las venas incompetentes que precisan tratamiento. El beneficio de la escleroterapia no se limita a las úlceras con insuficiencia venosa superficial aislada. Su empleo en úlceras con componente arterial o con afectación del sistema venoso profundo asociado, puede ayudar a controlar la hipertensión venosa, con disminución del edema y con un impacto directo en la cicatrización (ver post: «La escleroterapia gana contra la recidiva de la úlcera venosa»).

3- Sedestación continuada con las piernas en declive
Cuando el hábito de la persona es pasar la mayor parte del día sentada con las piernas hacia abajo, la terapia compresiva no es suficiente para controlar la hipertensión venosa. De hecho, la presión hidrostática en las piernas durante la sedestación es casi tan alta como durante la bipedestación, como muestra este artículo. Por tanto, los pacientes con úlcera venosa (y todo el mundo, como recomendación generalizada) deben elevar las piernas cuando estén sentados. Otros cambios en el estilo de vida como una dieta saludable, ejercicio físico y pérdida de peso también tendrán un impacto positivo.

De hecho, el ejercicio físico es fundamental para activar la bomba plantar y gemelar, y así promover la circulación venosa y linfática. Como comentamos en el post “Venda y vendaje: no es lo mismo”, cuanto mayor índice de rigidez tenga el sistema de compresión utilizado, más eficaz será para resistir a la contracción muscular y conseguir picos de presión elevada que crean oclusiones venosas breves e intermitentes, similares al funcionamiento fisiológico valvular. Al ser tan relevante la contracción del músculo, la atrofia muscular o la limitación de la movilidad podrían disminuir la eficacia de los vendajes compresivos.
En caso de flebolinfedema e immovilidad (silla de ruedas), si también hay cierto grado de arteriopatía (ITB>0,5), el vendaje con un alto índice de rigidez con presiones menores de 30 mmHg (o el sistema con cierre tipo velcro) es una opción segura y efectiva si se realizan los ejercicios de dorsiflexión y flexión plantar. (Ver post:«El flebolinfedema: una palabra que deberíamos utilizar más»)

4- La herida es «supercrónica»
La cronicidad de la herida, es decir, un largo tiempo de evolución, también influye negativamente en la respuesta al tratamiento.
-
- ¿A qué se debe esto?
Mientras que en una herida aguda las células se dividen rápidamente, en una úlcera de larga evolución, los fibroblastos del lecho y los queratinocitos de los bordes son células senescentes, es decir, células que, debido a las señales proinflamatorias mantenidas en el tiempo, dejan de dividirse.
Además, el tejido desnaturalizado que se mantiene de manera crónica en la herida está asociado con mayor riesgo de aparición de biopelículas resistentes (el famoso y latoso biofilm) y los bordes de la heridas crónicas tienden a engrosarse y liquenificarse, lo que dificulta la epitelización.

Por otro lado, otros factores que dificultan la cicatrización son el flebolinfedema, la consistencia leñosa de la piel perilesional por la lipodermatoesclerosis, los depósitos de hemosiderina que producen la dermatitis ocre (ver pos: «Hierro, dermatitis ocre y úlcera venosa») y las calcificaciones distróficas que pueden aparecer secundariamente a la inflamación crónica (ver post «¿Por qué se producen calcificaciones en las úlceras cutáneas crónicas?»).
-
- Entonces, ¿cómo podemos ayudar a la formación de tejido nuevo en estas úlceras supercrónicas?
El desbridamiento cortante y los apósitos antimicrobianos ayudarán a luchar contra el biofilm.
En países de habla germana, cuando la lipodermatoesclerosis es muy intensa, se realiza la «shave therapy», que consiste en la escisión de la úlcera y su base inflamatoria en la hipodermis.
Si hay calcificaciones distróficas, es esencial su retirada para conseguir el cierre de la herida.

Los dispositivos de terapia presión negativa portátiles pueden estimular la granulación.
Los injertos cutáneos promoverán la epitelización. La terapia de presión negativa puede facilitar el prendimiento de los injertos. A veces hay que repetir varias veces el procedimiento hasta lograr la epitelización completa. (Ver post: «Los injertos en sello y la terapia de presión negativa: una pareja de éxito»)
5- La mala evolución se debe al efecto oclusivo de los apósitos y el vendaje.
En los casos en los que el problema es la oclusión, la solución es retirar los apósitos y vendajes y dejar las piernas al aire. Para controlar paralelamente el edema, es fundamental el reposo con las piernas elevadas, idealmente encamamiento con almohadas bajo las piernas.
Esto no es raro que nos ocurra en heridas cubiertas con injertos en sello. A pesar de una adecuada compresión y reposo con las piernas elevadas, a veces, en las sucesivas curas durante las primeras semanas no conseguimos una epitelización completa, con exceso de exudado y aspecto “congestionado” de los injertos. Nuestra experiencia es muy buena con las piernas elevadas y la aplicación de solución secante de óxido de zinc una o dos veces al día sobre la herida injertada (Ver post: «¿En qué situaciones sería mejor retirar el vendaje y dejar las piernas elevadas y al aire?»).

6- Cuando no es una úlcera venosa
La siguiente afirmación es aplicable a cualquier herida: «Si la respuesta a un correcto tratamiento etiológico no es positiva, tienes que replantearte el diagnóstico de la herida».
Fíjate en la localización, bordes de la herida, tejido del lecho, piel perilesional… Si ves características atípicas, que no esperarías encontrar en una úlcera venosa, esa persona se beneficiará de la valoración por el dermatólogo y de una biopsia cutánea… El diagnóstico diferencial de la úlcera venosa es amplio, e incluye úlceras tumorales (ver post: «Ante una úlcera cutánea, ¿cuándo debemos sospechar una causa tumoral?»).
Además, habrá que tener en cuenta que, a pesar de una úlcera predominantemente venosa, puede haber asociado cierto grado de arterioesclerosis (denominada úlcera mixta) o arterioloesclerosis (ver post: «Poco se habla de las úlceras por arterioloesclerosis»)
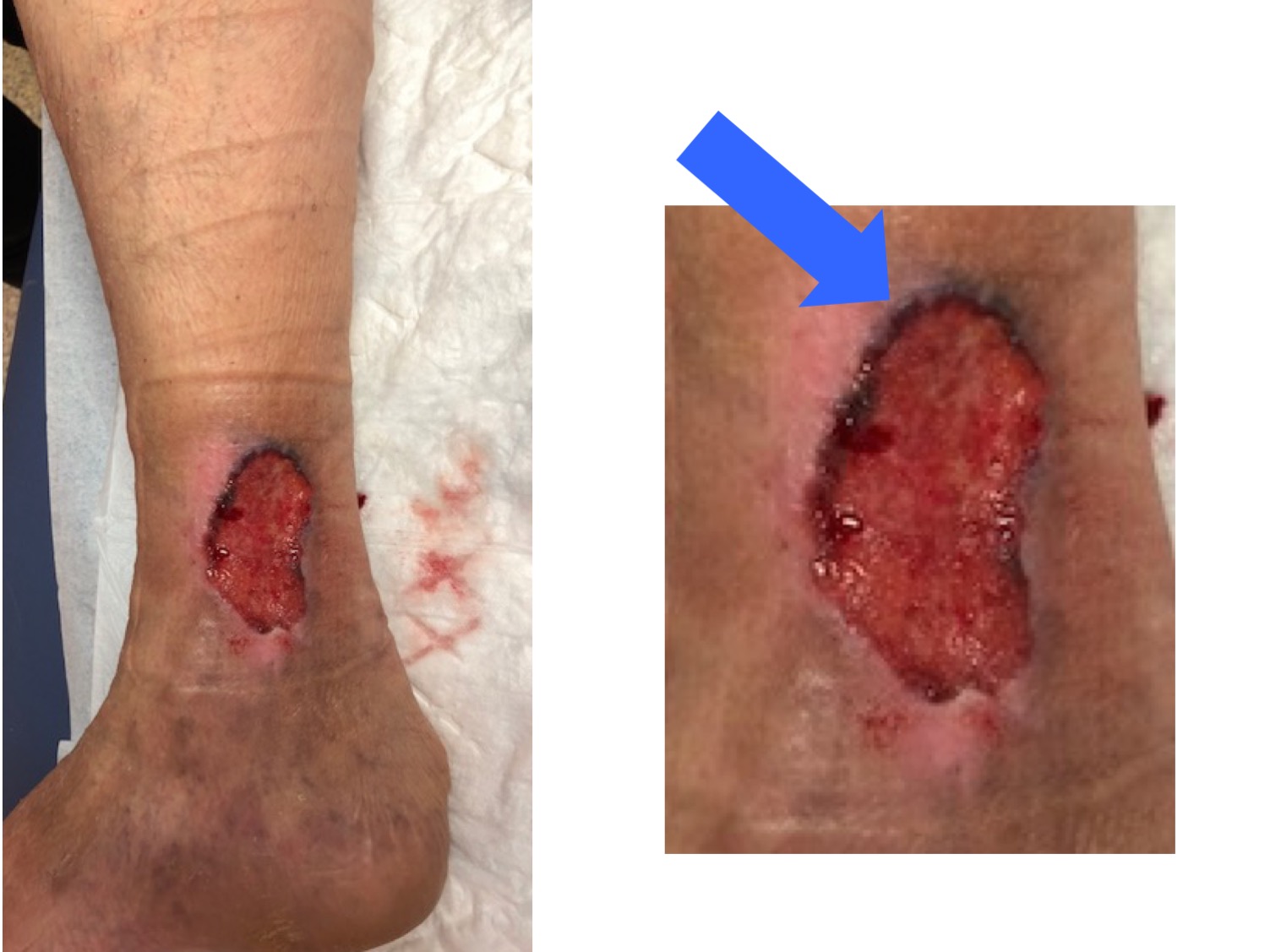
Este es un ejemplo de una herida tratada durante muchos años como úlcera venosa, con terapia compresiva, sin mejoría, porque era un carcinoma basocelular (fíjate en ese borde hiperpigmentado sobreelevado;).
Espero que este post te haya dado armas para seguir luchando contra la maldita úlcera venosa;) Aprovecho para animarte a la lectura de este documento de consenso que publicamos en 2019 sobre el manejo de úlceras supercrónicas:):)






Enhorabuena por el post, como siempre fantástico…
Como sabes trabajo en atención primaria, desde hace 15 años, antes estuve 20 años en vascular del Virgen del Rocío de Sevilla.
En AP vemos mucha herida vascular…mucha, pero me refiero a pacientes frágiles, pluripatológicas, con edad muy avanzada y con mínima actividad porque son absolutamente dependientes. Hablo de (la mayoría) mujeres de de entre 85 y 100 años…
Es muy complejo su abordaje, independientemente de que en la mayoría de los casos no hay valoración especializada, con lo cual no hay un diagnóstico etiológico certero…los enfermeros están solos ante este reto…Sin duda son úlceras que no cierran a pesar de terapias de todo tipo…
Gracias
La situación es que muchas de estas heridas se cierran con mucho esfuerzo tanto de los profesionales como de los cuidadores, pero otras no….de fondo hay diabetes, insuficiencia cardiaca, además de IVC crónica…
Son pacientes en las que tanto el uso de medias, como de vendajes de compresión es muy complicado, hasta realizar un ITB lo es…. aunque se intenta no lo dudes…
Considero que en la mayoría de estos casos, aunque son ulceras venosas, hay una arteriosclerosis concomitante que dificulta absolutamente el abordaje convirtiéndose en heridas que no cierran nunca…
Hablo de cronicidad y ello es lo que abunda en los cuidados domiciliarios en AP…un reto que en la mayoría de los casos no aparece reflejado en ningún sitio y que le da su cariz de reto y dureza al trabajo de las enfermeras de atención primaria y sociosanitarias.
fantástico!! gracias!!!!
CUANDO SE PONE OXIDO DE ZINC, CADA CUANDO SE LIMPIA O SE CAMBIA ESE OXIDO DE ZINC ???