El tratamiento de las úlceras crónicas ha de tener un doble enfoque: la enfermedad de base y el tratamiento local de la herida.
En el caso del pie diabético, es esencial un control estrecho de las glucemias, limpieza y cuidados podológicos y uso de dispositivos de descarga para disminuir la presión en las zonas de apoyo.
En pacientes con úlceras crónicas en el contexto de hipertensión venosa, es fundamental la realización de un eco-doppler para despistar la existencia de reflujo y valorar las opciones de tratamiento intervencionista. En un metaanálisis reciente, se señala que la compresión es la única medida que ha mostrado un beneficio estadísticamente significativo en la curación de las úlceras venosas crónicas (Brölmann, 2012).
A continuación se detallan los principios básicos de curación de toda úlcera crónica.
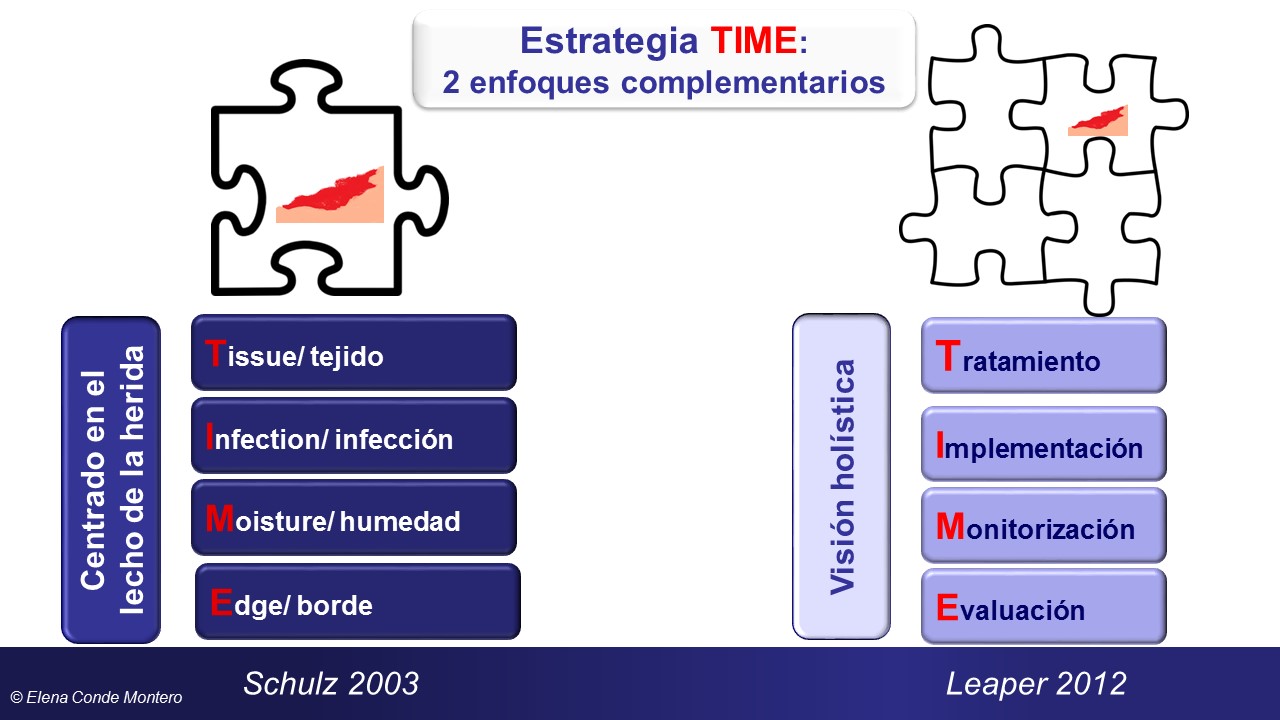
La European Wound Management Association (EWMA) describió una estrategia dinámica llamada TIME, que resume los 4 puntos clave para estimular el proceso de curación natural (Schultz, 2003):
- T (Tissue/ Tejido): control del tejido no viable
- I (Infection/ Infección): control de la inflamación
- M (Moisture/ Humedad): control del exudado
- E (Edge/borde): estimulación de los bordes epiteliales.
Más de 10 años después de la creación de este esquema, a pesar de los avances en las técnicas empleadas y la mayor evidencia disponible, esta estrategia sigue teniendo aplicabilidad. Sin embargo, una crítica que se podría realizar es que es un enfoque centrado en el manejo óptimo del lecho de la herida, sin tener en cuenta otros factores como el impacto biopsicosocial de la lesión en nuestros pacientes. Por ello, la estrategia TIME ha de enmarcarse como parte del manejo integral del enfermo que incluya, además del tratamiento local de la herida, la implementación de planes para obtener los objetivos definidos, la monitorización de los productos utilizados y su tolerancia, la evaluación continuada mediante herramientas de medida de curación y de calidad de vida (Leaper 2012). Ver figura.
El lavado es un primer paso esencial en la cura de toda herida. Aunque hay controversia sobre el método ideal, los expertos coinciden en el uso de suero fisiológico, con la aplicación de antisépticos en situaciones puntuales (antes y después de desbridamiento cortante).
El desbridamiento es necesario en el caso de que existan detritos, esfacelos o restos necróticos que promueven la colonización bacteriana y la respuesta fagocítica, que va en detrimento de la cicatrización de la herida. Puede realizarse mediante métodos mecánicos, enzimáticos, químicos, quirúrgicos o incluso bioquirúrgicos mediante el uso de larvas.
El control de exudado es importante ya que, aunque es aconsejable la existencia de un ambiente húmedo en la herida, éste no debe ser excesivo, pues podría producir maceración de los bordes e incluso del propio tejido de granulación. Este excesivo exudado puede, además, ser signo de infección.
Durante las fases de cicatrización y reepitelización es aconsejable mantener un medio húmedo y aséptico, que favorece una reparación más rápida. Es también aconsejable el empleo de apósitos que permitan espaciar las curas para evitar dañar el tejido neoformado y promover el ambiente bioquímico que estimula la cicatrización (Velasco, 2011).
En el año 1962 Winter demostró que los apósitos que mantienen la cura en ambiente húmedo aceleraban la curación. Desde entonces, se han diseñado y comercializado múltiples apósitos, sin que la evidencia científica haya establecido grandes diferencias entre ellos.
Los apósitos se pueden clasificar en tres grupos: pasivos, activos e interactivos. El apósito pasivo sólo tiene una función protectora, mientras que los otros crean un ambiente adecuado que promueve la cicatrización.
La elección del apósito se basa en las características de la herida, el conocimiento y experiencia del profesional, y las preferencias del paciente.
Los principales grupos de apósitos son los hidrogeles, hidrocoloides, espumas de poliuretano, hidrofibras, alginatos. Los apósitos pueden tener múltiples capas y diferentes componentes. Los apósitos mixtos poseen, además de uno de los componentes anteriores, diferentes sustancias en función de las necesidades del tipo de herida, incluyendo agentes enzimáticos, carbón activado, plata iónica, yodo, antisépticos, antibióticos, colágeno, miel de manuka, antimetaloproteinasas o factores de crecimiento (Skórkowska-Telichowska et al, 2011).
Referencias